Первое место у детей первого года жизни занимают острые респираторные вирусные инфекции (ОРВИ). Они давно стали традиционным недугом, особенно в осенне-зимний период. Кашель, насморк, температура – эти симптомы знакомы каждому родителю. В большинстве случаев лечение проходит дома.
При появлении первых симптомов необходимо вызвать врача из поликлиники или скорую помощь, в зависимости от тяжести клинических проявлений заболевания. Давать жаропонижающие препараты больше трех-четырех раз в сутки детям нельзя. И нужны такие лекарства только при температуре выше 38,5 градуса. Если она ниже – принимать жаропонижающее не стоит, так организм вырабатывает иммунитет. Ошибка родителей в том, что они в панике начинают скармливать ребенку жаропонижающие. Считают, что если с 38,5-39 температура не спала до 37 или 36,6, значит, таблетки не действуют и нужно дать еще. Лекарство начинает действовать в течение часа, и если температура снизилась на градус – эффект есть.
Чтобы помочь ребенку, можно использовать и физические методы охлаждения (прикладывание влажного платка на лоб, обтирание пеленкой, смоченной водой комнатной температуры, хорошо помогают сбить жар).
Одними из частых осложнений у детей первого года жизни являются отиты, ларингиты, бронхиты, и т. д. Это связано с анатомо-физиологическими особенностями строения лор-органов у детей. Специфическим методом профилактики осложнений у детей после ОРВИ является своевременная вакцинация детей против гемофильной инфекции и пневмококковой инфекции, согласно Национального календаря прививок, утвержденного приказом Министерства здравоохранения РФ от 21.03.2014г. «Об утверждении Национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям».
Второе место среди заболеваний у детей занимают острые кишечные инфекции (ОКИ). Чаще всего это заболевание возникает при контактах с больными или носителями кишечных инфекций — ими чаще являются взрослые, окружающие ребенка (при несоблюдении правил личной гигиены). Также причиной заболевания является инфицированная вода (например, некипяченая вода или вода из открытых источников), пища (недоброкачественная, с истекшим сроком хранения продуктов либо хранившаяся без холодильника, плохо вымытые ягоды, овощи, фрукты, недостаточно термически обработанная – яйцо, курица, другие виды мяса).
Острые кишечные инфекции бывают по происхождению вирусными (чаще всего), бактериальными либо смешанными вирусно-бактериальными. Существует множество вирусов, вызывающих инфекцию, — это ротавирус, норовирус, астровирус, энтеровирус и т. д. Среди бактериальных кишечных инфекций чаще встречается сальмонеллез. Реже — иерсиниоз, дизентерия.
Симптомы заболевания: повышение температуры тела, отказ от еды, боль в животе, питья, рвота, жидкий стул, слабость, редкое мочеиспускание. В результате у ребенка может произойти обезвоживание. «Задача мамы —распаивать ребенка средствами для пероральной регидратации, можно дать энтеросорбенты и вызвать врача. Если ребенок отказывается от питья или прием растворов сопровождается повторяющейся рвотой, то в этих случаях необходимо вызывать скорую медицинскую помощь. Поить малыша дробно (малыми порциями и чаще), жидкость предлагайте глоточками (либо поите из шприца по 5-10 мл через 10-15 минут)», — рассказывает педиатр.
При кишечных инфекциях существует определенная диета — она соблюдается еще 14 дней после выздоровления. Детям первого года жизни необходимо ограничить, а в тяжелых случаях исключить базовые адаптированные молочные смеси, соки. Детям, находящимся на искусственном вскармливании, следует подбирать низко- или безлактозные смеси. Длительность диеты пробел — до нормализации стула с постепенным расширением молочной составляющей. Сроки лечения индивидуальны — в среднем 7-10 дней.
Все дети болеют по-разному, особенно до 1 годика болеют тяжелее, и иммунитет у всех разный. Прогноз, конечно же, благоприятный. Комплексное лечение ОКИ включает регидратационную терапию, диетотерапию, этиотропное, патогенетическое и симптоматическое лечение. Лечение назначается врачом-педиатром.
Третье место занимают аллергические заболевания у детей. Аллергия — это повышенная реакция иммунной системы на определенные вещества-аллергены.
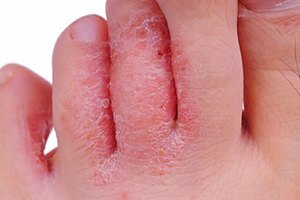
Диапазон проявлений аллергии очень широк — от зуда и чихания до сыпи, крапивницы и кашля, а в более тяжелых случаях астмы и даже анафилактического шока. У детей до года чаще встречаются кожные проявления — сухость, покраснение, высыпания (атопический дерматит) или симптомы со стороны желудочно-кишечного тракта, включая срыгивания, колики, диарею.
Существуют следующие основные группы аллергенов:
- бытовые (пылевые клещи и продукты их жизнедеятельности);
- аллергены животных (шерсть, слюна, чешуйки эпидермиса и т. д.);
- пыльцевые аллергены (пыльца деревьев, злаковых, сорных трав);
- лекарственные аллергены (реакция может возникнуть на любой препарат);
- грибковые (споры плесени);
- инсектные (аллергены насекомых);
- пищевые аллергены (белки как животного, так и растительного происхождения).
«Для начала нужно точно определить аллерген и максимально ограничить его воздействие. При пищевой аллергии у малышей, которым уже ввели прикорм, для выявления аллергена применяют элиминационную диету — исключают потенциально аллергенные продукты из рациона и ведут пищевой дневник. После того как аллерген будет обнаружен, необходимо придерживаться диеты. Срок исключения продукта из рациона определяется индивидуально лечащим врачом», — отмечает Наталья Александровна.
Например, при аллергии на животных необходимо избегать контактов с ними. Зачастую этого оказывается достаточно, чтобы избавиться от симптомов заболевания.
В некоторых случаях врач в качестве симптоматической терапии может назначить один или несколько противоаллергических препаратов, кремы-эмоленты, глазные капли, ингаляции и пр.
Для профилактики аллергии рекомендуется до шести месяцев сохранять исключительно грудное вскармливание без докорма смесями на основе цельного белка коровьего молока. В случае невозможности грудного вскармливания ребенку рекомендуется смесь со сниженной аллергенностью благодаря частичному расщеплению белка (гипоаллергенные смеси).
Начинать профилактику аллергии у малыша можно еще во время беременности: будущей маме следует соблюдать рациональную, сбалансированную диету, отказаться от курения при наличии вредной привычки, применять лекарственные препараты и БАДы только по назначению врача.
Материал подготовлен при поддержке детской поликлиники ГАУЗ ТО «Городская поликлиника № 4».
2021-02-08 15:15:44
- ОСТЕОПАТИЯ И ДЕТИ:
- Последствия родовых травм и эцефалопатий, задержки психоэмоционального и физического развития детей, отставания в учебе,
- неврозы, ортопедия – нарушение осанки, сколиозы и др.проблемы,
- уха, горла и носа, различных нарушений речи.
- ОСТЕОПАТИЯ И ЖЕНЩИНЫ:
- Подготовка к родам и реабилитация женщин после родов, циститы,
- недержание мочи, заболевания гинекологический сферы.


ИСКЛЮЧИТЕЛЬНО ДЛЯ МЕДИЦИНСКИХ И ФАРМАЦЕВТИЧЕСКИХ РАБОТНИКОВ. НЕ ДОЛЖНА ИСПОЛЬЗОВАТЬСЯ ДЛЯ САМОСТОЯТЕЛЬНОЙ
ДИАГНОСТИКИ И ЛЕЧЕНИЯ. ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА

.gif)
.gif)

.gif)
.gif)
 Адреса и телефоны клиник
Адреса и телефоны клиник


 (1).gif)